¿Has estado pensando si la microaguja o la exfoliación manual es la mejor opción para mis problemas de piel, mi presupuesto y mi agenda?
Microagujas vs. exfoliación manual
Quiero explicarte ambos enfoques de forma sencilla y práctica. Te explicaré cómo funcionan, qué beneficios y riesgos he descubierto, cuándo elegiría uno sobre el otro y cómo combinarlos de forma segura si eso se ajusta a tus objetivos.
¿Qué es la microaguja?
La microaguja es un procedimiento que utiliza agujas diminutas para crear microlesiones controladas en la piel. Me resulta útil pensar en la microaguja como una forma de activar los procesos naturales de reparación de la piel (principalmente la producción de colágeno y elastina), lo que puede mejorar la textura, las cicatrices y los signos de envejecimiento con el tiempo.
¿Qué es la exfoliación manual?
La exfoliación manual se refiere a la eliminación física de las células muertas de la piel con herramientas o productos que frotan la superficie de la piel. Cuando utilizo la exfoliación manual, suelo hablar de exfoliantes, toallitas faciales, cepillos faciales o almohadillas texturizadas que eliminan mecánicamente la capa más externa de células para revelar una piel más fresca.
Cómo funciona la microaguja
Me gusta simplificar la ciencia: pequeñas agujas perforan la epidermis y, dependiendo de la longitud, penetran ligeramente en la dermis. Estas lesiones controladas estimulan una cascada de cicatrización (mayor flujo sanguíneo, liberación de factores de crecimiento y formación de nuevo colágeno), lo que puede mejorar las cicatrices, las líneas de expresión y la flacidez de la piel tras una serie de tratamientos.
Cómo funciona la exfoliación manual
La exfoliación manual funciona mediante la abrasión física del estrato córneo (la capa superior de células muertas de la piel). Esta eliminación física inmediata ilumina la piel, suaviza su textura y permite que los productos tópicos penetren con mayor eficacia. Los efectos suelen ser a corto plazo y dependen en gran medida de la frecuencia y la técnica.
Tipos de microagujas
Hay varios enfoques que consideraría:
- Microagujas profesional (en consultorio): realizado por un dermatólogo o esteticista utilizando dispositivos de grado médico.
- Dermarollers y bolígrafos para uso doméstico: menor profundidad de aguja y resultados menos consistentes.
- Microagujas por radiofrecuencia: agrega energía térmica para tensar el tejido además de la estimulación mecánica.
Siempre enfatizo que los tratamientos en el consultorio tienen resultados más predecibles y mejores controles de seguridad que los dispositivos domésticos.
Tipos de exfoliación manual
La exfoliación manual viene en varias formas que utilizo:
- Exfoliantes físicos (azúcar, sal, perlas sintéticas): partículas granulares en crema o gel.
- Herramientas exfoliantes (paños, esponjas konjac, cepillos faciales): fricción mecánica.
- Almohadillas exfoliantes (almohadillas texturizadas, malla de nailon): abrasión suave a moderada.
Evito las partículas ásperas y dentadas y el uso excesivo, porque pueden provocar microdesgarros en la piel.
Beneficios inmediatos y a largo plazo de la microaguja
En mi experiencia, la microaguja ofrece:
- Remodelación de colágeno a largo plazo: los resultados se desarrollan a lo largo de semanas o meses.
- Mejora de las cicatrices y la textura del acné: los tratamientos repetidos pueden suavizar las cicatrices.
- Unifica el tono de la piel y reduce la hiperpigmentación cuando se combina con agentes tópicos adecuados.
No espero milagros de la noche a la mañana; la microaguja es un proceso gradual que requiere paciencia y una serie de sesiones planificadas para obtener mejores resultados.
Beneficios inmediatos y a largo plazo de la exfoliación manual
Cuando utilizo la exfoliación manual correctamente, noto:
- Piel más luminosa y suave al instante: eliminando la capa exterior opaca.
- Mejor absorción del producto: los serums y humectantes penetran más fácilmente.
- Mejora temporal de la textura y luminosidad de la piel.
Sin embargo, los beneficios suelen ser inmediatos pero de corta duración en comparación con la microaguja.
Riesgos y efectos secundarios de la microaguja
Tengo cuidado de respetar los riesgos, que incluyen:
- Enrojecimiento e hinchazón: reacciones comunes posteriores al procedimiento que generalmente se resuelven en días.
- Infección y cicatrización: poco frecuentes pero posibles, especialmente con una técnica inadecuada o instrumentos no esterilizados.
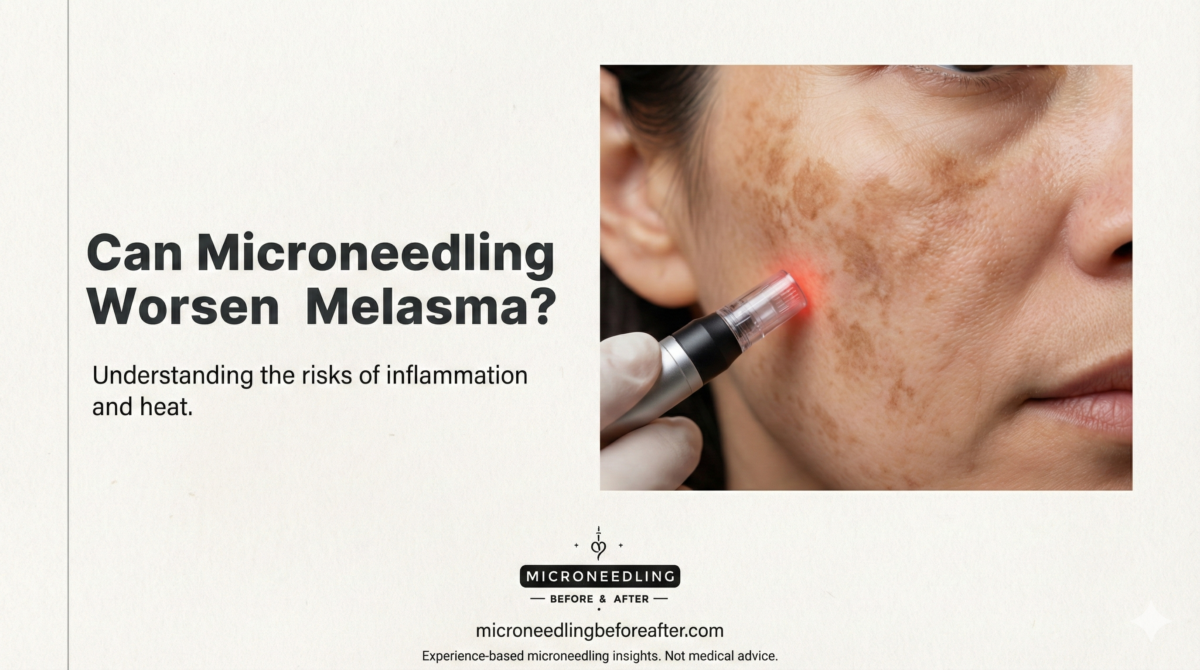
- Hiperpigmentación postinflamatoria (HPI): más probable en tonos de piel más oscuros si no se trata adecuadamente.
Es por esto que recomiendo un tratamiento profesional para una punción más profunda y seguir un estricto cuidado posterior.
Riesgos y efectos secundarios de la exfoliación manual
Con la exfoliación manual busco:
- Microdesgarros e irritación: los exfoliantes o herramientas demasiado agresivos pueden dañar la barrera cutánea.
- Mayor sensibilidad y enrojecimiento: el uso frecuente puede eliminar los aceites naturales.
- Exacerbación de afecciones inflamatorias: frotarse puede empeorar los brotes de acné o rosácea.
Una técnica suave y una elección adecuada del producto marcan una gran diferencia en mi experiencia.
¿Quién se beneficia más de la microaguja?
Sugiero la microaguja para:
- Personas con cicatrices de acné atróficas.
- Aquellos preocupados por las líneas finas y la flacidez de la piel.
- Personas que buscan estimulación del colágeno a largo plazo.
Si quiero un cambio estructural en la piel más allá de un brillo superficial, la microaguja es a menudo mi opción preferida.
¿Quién se beneficia más de la exfoliación manual?
Suelo recomendar la exfoliación manual para:
- Personas que desean luminosidad inmediata y una textura más suave.
- Para aquellos que tienen la piel opaca debido a sequedad o acumulación.
- Usuarios que necesitan un paso de mantenimiento de bajo costo para incorporar al cuidado habitual de la piel.
Si mi objetivo es un brillo rápido y eficacia del producto, la exfoliación manual es la solución.
Tipos de piel e idoneidad
Considero cuidadosamente el tipo de piel:
- Piel sensible o con tendencia inflamatoria: Soy cautelosa con ambos métodos. Suelo preferir la exfoliación manual suave a la microaguja agresiva, a menos que sea supervisada por un profesional.
- Piel grasa y congestionada: ambas técnicas pueden ayudar, pero yo utilizaría una exfoliación suave con más frecuencia y microagujas de forma selectiva.
- Tonos de piel más oscuros: La microaguja es posible, pero debe ser realizada por un profesional sanitario con experiencia para limitar la hiperpigmentación inflamatoria. Una exfoliación suave suele ser segura, pero debe evitarse la abrasión intensa.
El enfoque correcto es individual; siempre tengo en cuenta el historial médico, los problemas activos de la piel y los objetivos.
Frecuencia y tiempo
Cuando planifico una rutina:
- Microagujas: generalmente cada 4 a 8 semanas cuando se realiza profesionalmente, con múltiples sesiones (comúnmente de 3 a 6) para obtener resultados óptimos.
- Microagujas en casa: muy poco frecuentes y con agujas poco profundas. Recomiendo precaución e intervalos conservadores.
- Exfoliación manual: 1 a 3 veces por semana, según el tipo de exfoliante y la tolerancia de la piel. Recomiendo métodos más suaves para uso diario (p. ej., paños suaves) y exfoliaciones más abrasivas con menos frecuencia.
Priorizo la consistencia y la delicadeza para evitar daños acumulativos.
Microagujas en casa vs. microagujas profesional
Veo diferencias claras:
- Seguridad y control: los profesionales utilizan herramientas estériles de grado médico y pueden ajustar la profundidad de forma segura.
- Profundidad de la aguja: los dispositivos de consultorio pueden alcanzar profundidades que brindan una remodelación real del colágeno; los dispositivos domésticos son más superficiales y menos efectivos.
- Resultados y tiempo de recuperación: los tratamientos profesionales brindan mejoras más significativas y duraderas, pero requieren tiempo de recuperación.
Personalmente me siento más seguro con tratamientos más profundos manejados por profesionales capacitados.
Herramientas y productos que recomiendo para la exfoliación manual
A menudo utilizo:
- Gránulos suaves (exfoliantes a base de azúcar) o perlas sintéticas suaves para pieles sensibles.
- Cepillos de cerdas suaves o herramientas de limpieza de silicona para una acción mecánica controlada.
- Geles exfoliantes con partículas físicas suaves o productos suaves a base de enzimas.
Evito las cáscaras ásperas, los exfoliantes con nueces o huesos de albaricoque y cualquier cosa que me haga sentir áspera.
Preparación antes de la microaguja
Cuando me preparo para una sesión yo:
- Deje de tomar retinoides y ácidos agresivos unos días antes para minimizar la irritación.
- Evite las quemaduras solares activas o las exfoliaciones químicas recientes.
- Hable sobre los medicamentos y el historial médico con mi proveedor (por ejemplo, anticoagulantes, isotretinoína).
En mi experiencia, una buena evaluación y preparación reducen las complicaciones.
Cuidados posteriores a la microaguja
Mi rutina de cuidados posteriores se centra en la curación:
- Mantenga la piel suave y limpia: utilice un limpiador suave y evite los ingredientes activos durante varios días.
- Hidratar y proteger: aplicar diariamente sueros curativos y protector solar mineral.
- Evite el maquillaje durante 24 a 48 horas si mi médico lo recomienda y evite la sudoración intensa o las piscinas hasta que la piel se haya calmado.
Seguir de cerca las instrucciones de cuidados posteriores me ayuda a obtener los mejores resultados sin contratiempos.
Cuidados posteriores a la exfoliación manual
Después de exfoliarme manualmente:
- Utilice un suero hidratante y una crema humectante para restaurar la función de barrera.
- Aplique protector solar inmediatamente, porque la piel recién exfoliada es más sensible a los rayos UV.
- Evite otros tratamientos activos (retinoides, peelings) durante uno o dos días si la piel se siente enrojecida.
Estos pasos minimizan la irritación y protegen los resultados.
Tabla comparativa: Microagujas vs. Exfoliación manual
| Característica | Microagujas | Exfoliación manual |
|---|---|---|
| Mecanismo | Microlesiones controladas estimulando el colágeno | Eliminación física de células muertas de la piel. |
| Principales beneficios | Remodelación de colágeno, reducción de cicatrices, mejora de la textura a largo plazo. | Brillo inmediato, superficie más lisa, mejor absorción del producto. |
| Tiempo de inactividad típico | 1–7 días dependiendo de la profundidad | Mínimo o nulo; posible enrojecimiento temporal |
| Frecuencia | Cada 4–8 semanas (profesional) | 1–3 veces/semana dependiendo del método |
| Riesgo de HIP | Posible en pieles más oscuras si se maneja mal | Más bajo, pero la exfoliación excesiva puede causar inflamación. |
| Mejor para | Cicatrices, arrugas, flacidez de la piel. | Opacidad, pequeñas irregularidades en la textura, mantenimiento |
| Idoneidad para el hogar | Solo dispositivos domésticos superficiales; recomendado por profesionales | Ampliamente adecuado con productos y técnicas correctas. |
Considero que esta tabla ayuda a aclarar las diferencias prácticas a la hora de tomar una decisión.
Pros y contras (lista corta)
Me gusta enumerar pros y contras para sopesar decisiones:
Ventajas de la microaguja:
- Mejoras estructurales duraderas.
- Eficaz para cicatrices y problemas de textura más profundos.
Desventajas de la microaguja:
- Requiere tiempo de inactividad y múltiples sesiones.
- Mayor costo inicial y necesidad de supervisión profesional.
Ventajas de la exfoliación manual:
- Resultados inmediatos y bajo costo.
- Fácil de incorporar al cuidado habitual de la piel.
Desventajas de la exfoliación manual:
- Efectos de corta duración y potencial de daño acumulativo si es demasiado agresivo.
- Menos eficaz para cicatrices profundas o problemas estructurales.
Evidencia y respaldo científico
Cuando miro la literatura:
- La microaguja cuenta con evidencia que respalda una mejora en las cicatrices del acné y la textura de la piel, especialmente con múltiples sesiones. Estudios clínicos y series de casos muestran la inducción de colágeno y una mejora medible a lo largo de los meses.
- La exfoliación manual tiene beneficios a corto plazo bien documentados para la textura superficial y la luminosidad, pero carece de la capacidad de remodelar la arquitectura cutánea más profunda. Los exfoliantes químicos y enzimáticos también cuentan con sólida evidencia de su eficacia y seguridad para el rejuvenecimiento.
Todavía recomiendo evaluar fuentes científicas individuales y consultar a dermatólogos en caso de afecciones complejas.
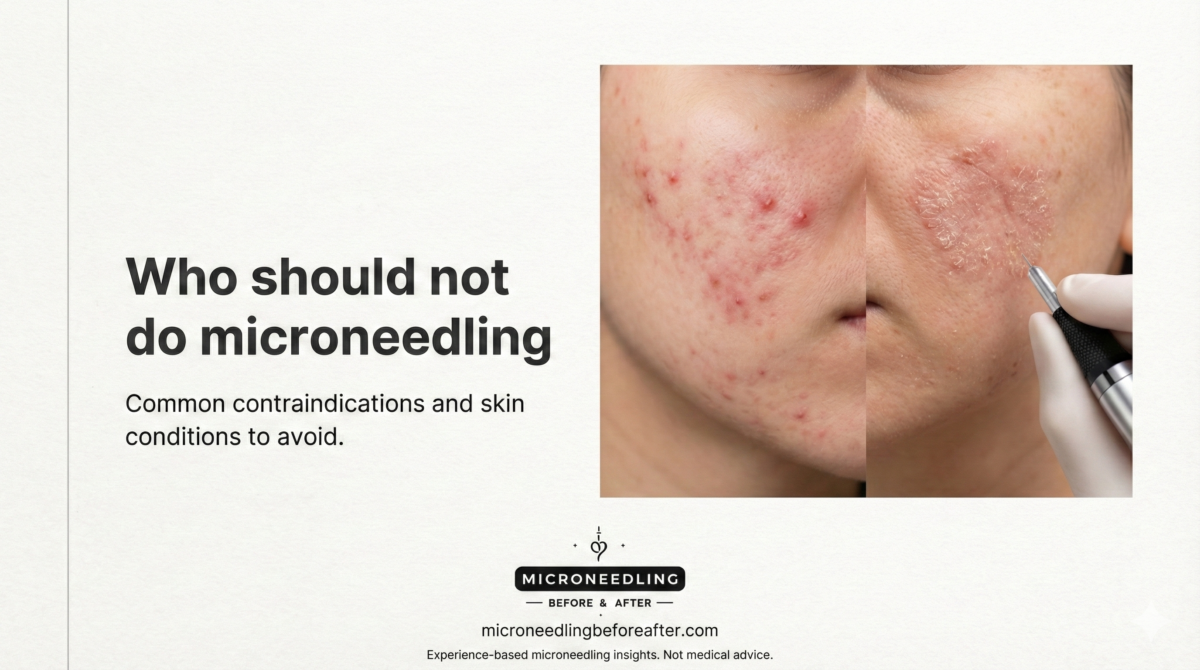
Contraindicaciones y cuándo evitar cada método
Evito la microaguja si:
- Tengo una infección activa, herpes labial o heridas abiertas en el área de tratamiento.
- He estado tomando isotretinoína sistémica durante los últimos 6 a 12 meses (depende del médico).
- Tengo ciertas afecciones de la piel que aumentan el riesgo de cicatrices.
Evito la exfoliación manual si:
- La piel se inflama con acné activo, brote de eczema o exacerbación de rosácea.
- Existe una historia de piel sensible que reacciona a la fricción.
En caso de duda, consulto con un profesional.
Comparación de costos
Yo considero el costo de esta manera:
- Las sesiones profesionales de microagujas generalmente varían según la clínica y la región; varias sesiones se suman a la inversión total.
- Las herramientas caseras son más económicas, pero menos efectivas. Un dermaroller o un dermapen de buena calidad es una inversión inicial, y considero los cartuchos de repuesto.
- Los productos y herramientas para la exfoliación manual tienen un costo relativamente bajo y pueden adaptarse a la mayoría de los presupuestos.
El balance costo-beneficio es personal: sopeso los resultados a largo plazo frente a las limitaciones presupuestarias inmediatas.
Combinar microagujas y exfoliación manual: ¿puedo hacer ambas cosas?
Los he combinado de forma segura mediante:
- Programar la exfoliación manual como parte de mi rutina, pero evitando la exfoliación agresiva cerca de una sesión de microagujas.
- Utilizando una exfoliación de mantenimiento suave entre sesiones de microagujas para mantener la superficie suave sin irritar la curación más profunda.
- Asegúrese de que transcurra el tiempo adecuado (normalmente varios días) después de la microaguja antes de reanudar cualquier abrasión manual.
Si pienso combinar, coordino tiempos e intensidad para evitar sobretraumatizar la piel.
Flujo de decisión práctico que utilizo
Cuando decido qué hacer, me pregunto:
- ¿Cuál es mi principal preocupación sobre la piel: opacidad superficial o cicatrices/arrugas más profundas?
- ¿Cuánto tiempo de inactividad y presupuesto puedo permitirme?
- ¿Cuál es el nivel de sensibilidad de mi piel y mi historial médico?
- ¿Prefiero tratamientos profesionales o mantenimiento en casa?
Respondiendo a estas guías mi elección: problemas superficiales → exfoliación manual; problemas estructurales → microagujas, generalmente de manera profesional.
Consejos de seguridad que sigo
Siempre me adhiero a:
- Herramientas limpias y técnica estéril para cualquier dispositivo de microagujas.
- Presión suave y frecuencia limitada para exfoliación manual.
- Protección solar diaria: la piel fresca o en proceso de curación es vulnerable al daño de los rayos UV.
- Detenga la agresión si veo enrojecimiento persistente, hinchazón o signos de infección y busque atención profesional.
Considero que la seguridad es algo no negociable.
Expectativas realistas que establezco para mí mismo
Mantengo expectativas razonables:
- La microaguja proporciona mejoras progresivas a lo largo de meses, no soluciones de la noche a la mañana.
- La exfoliación manual proporciona un brillo inmediato pero requiere un uso constante y suave.
- Ninguna de estas soluciones es única para todos; los resultados varían según la biología de la piel, la técnica y la adherencia.
Gestionar las expectativas ayuda a evitar la decepción y el uso excesivo.
Cuándo consultar a un profesional
Acudo a un dermatólogo o a un esteticista autorizado cuando:
- Tengo cicatrices de acné de moderadas a severas o hiperpigmentación persistente.
- Estoy considerando una microaguja más profunda o modalidades combinadas (láseres, peelings).
- Experimento efectos secundarios inusuales como dolor intenso, enrojecimiento prolongado o signos de infección.
En mi experiencia, la orientación profesional mejora la seguridad y los resultados.
Errores comunes que evito
Intento no:
- Exfoliar excesivamente la piel diariamente con exfoliantes agresivos.
- Utilice la microaguja en casa de forma agresiva o con demasiada frecuencia.
- Evite el uso de protector solar después de los procedimientos de rejuvenecimiento.
Evitarlos mantiene mi piel más saludable a largo plazo.
Ejemplos de casos desde mi perspectiva
- Si mi amiga tiene cicatrices de acné texturizadas, le recomiendo una serie de sesiones profesionales de microagujas porque la inducción de colágeno apunta a la profundidad.
- Si otro amigo quiere un brillo rápido antes de un evento, le sugiero una exfoliación manual con un exfoliante suave o un cepillo físico suave y una mascarilla hidratante después.
Estas opciones personalizadas reflejan diferentes objetivos y tolerancias.
Preguntas frecuentes
P: ¿Puedo aplicar microagujas sobre el acné activo? R: No recomiendo la microaguja sobre el acné inflamatorio activo, ya que puede propagar bacterias y empeorar la inflamación. Trate primero el acné activo y consulte con un profesional.
P: ¿La exfoliación manual reducirá el tamaño de mis poros? R: La exfoliación manual puede reducir el tamaño de los poros al eliminar los residuos y suavizar la superficie de la piel. No cambiará el tamaño de los poros de forma permanente; se requieren tratamientos dirigidos a la producción de grasa y la estructura de la piel para lograr cambios duraderos.
P: ¿Cuánto tiempo después de la microaguja puedo usar sérums? R: Normalmente, solo aplico sérums estériles recomendados por el profesional inmediatamente después de la microaguja profesional. Para el cuidado en casa, uso productos mínimos y no irritantes durante varios días, y luego reintroduzco los principios activos gradualmente.
P: ¿Es dolorosa la microaguja? R: He experimentado molestias según la profundidad. Los profesionales suelen usar anestesia tópica para minimizar el dolor durante los tratamientos en la consulta.
Mi recomendación final
Si necesito una mejora más profunda y duradera de las cicatrices o la laxitud, me inclino por la microaguja profesional, ya que comprendo el tiempo de recuperación, el costo y la necesidad de varias sesiones. Si necesito una luminosidad inmediata, una textura más suave y un bajo costo con una recuperación mínima, prefiero la exfoliación manual suave como paso de mantenimiento regular. También reconozco que ambas pueden complementarse si se usan con cuidado y se espacian adecuadamente.
Reflexiones finales
He aprendido que la mejor opción depende de objetivos honestos, la tolerancia de la piel y la disposición a seguir protocolos seguros. Recomiendo empezar de forma conservadora, buscar consejo profesional para las preocupaciones importantes y proteger la piel con hidratación y protector solar. Si lo deseas, puedo ayudarte a crear una rutina de muestra basada en tu tipo de piel y objetivos específicos.